
Qué es?
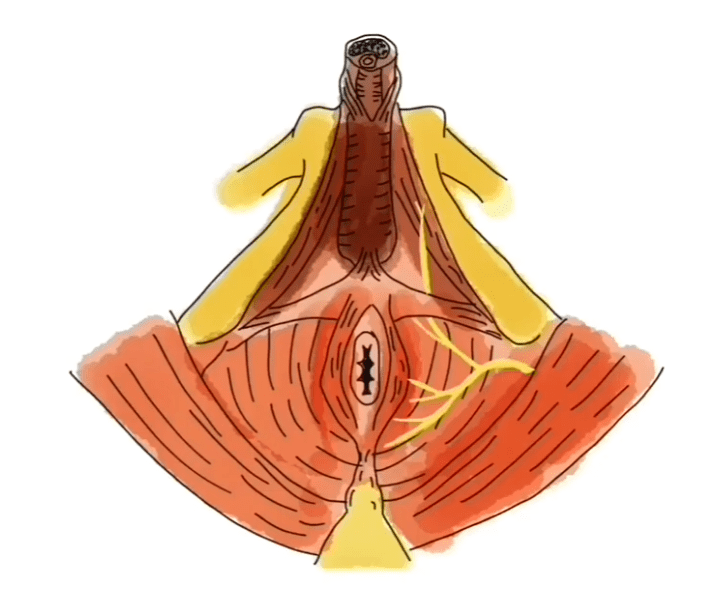
Es un dolor crónico, es un síndrome doloroso crónico pélvico debido al daño o irritación del nervio pudendo.
Es un dolor que se agrava al sentarse en el 50% de los pacientes. Como el nervio pudendo es un nervio mixto que tiene funciones censoras motoras y autonómicas, si inflamación o daño resulta en disfunciones autonómicas, sexuales, intestinales y vesicales. La neuralgia del pudendo es un síndrome de túnel ocasionado por un micro trauma repetido y acumulado en el nervio.
Existen diferentes causas como:
- Permanecer sentado por mucho tiempo
- Flexión repetida de la cadera, en el caso de actividades deportivas ciclismo etc.
- Traumatismo directo como consecuencia de caídas, accidentes en vehículos motorizados, cirugía pélvica previa, utilización de mallas
- Personas expuestas a radiación especialmente los varones tratados por cáncer de próstata y aquellos tratados por cáncer rectal y ginecológico
¿Qué tan frecuente es?
No se conoce la incidencia de esta enfermedad, se estima que sucede en uno de cada 100,000 personas en la población algunos autores refieren que un 1% de las personas pueden tener este tipo de dolor. Existe referencia de qué afecta a siete mujeres por cada tres varones. En Urología Peruana pensamos que la incidencia es mucho mayor debido a la casuística que tenemos.
¿Cómo es el dolor?
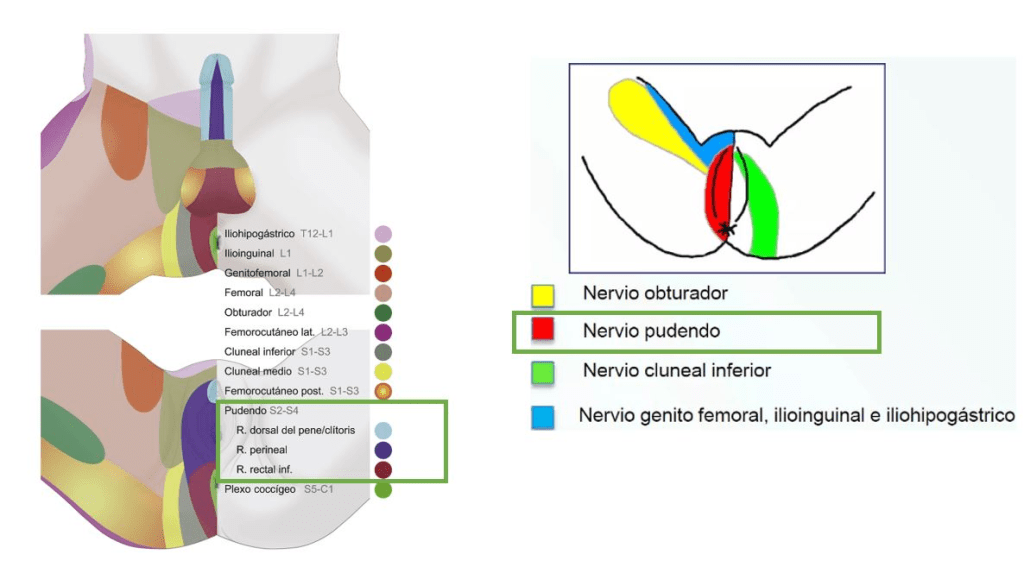
Se debe sospechar de neuralgia de pudendo en toda la persona con antecedente de dolor pélvico especialmente perineal y genital, asociados o no a síntomas sexuales, vesicales e intestinales concurrentes. El inicio del dolor es útil, excepto en casos de traumatismo agudo. Éste tipo de dolor generalmente aumenta a lo largo del día en intensidad, es de tipo ardor, pero también los pacientes lo expresan como hormigueo, dolor, sensación de punzadas e incluso sensaciones similares a un choque eléctrico. Más de la mitad de los pacientes muestran dolor al sentarse, y que es aliviado al pararse, acostarse o incluso sentarse en el inodoro. Es común que los pacientes con neuropatía del pudendo presenten problemas intestinales, vesicales y sexuales sin dolor. La distribución del dolor puede ser limitada a una zona específica o ser extensa. En la mujer puede afectar la vulva, en la vagina, el clítoris, el periné y el recto. Ya en el varón el glande, el escroto, el periné y el recto.
También puede producir dolor referido hacia la pantorrilla, el pie y los dedos del pie. Es un dolor de tipo sensibilización central manifestado como alodinia, el contacto con la ropa puede ocasionarlo. Hay pacientes que nos manifiestan una sensación extraña debajo de los testes, como si tuvieran una pelota de golf, un atizador caliente; claro signos de sensibilización central.
Si bien se debe considerar explorar la zona del nervio pudendo para el diagnóstico, esta patología puede manifestarse fuera de su territorio, incluyendo dolor tipo neuropático en la parte inferior del abdomen, parte posterior o interna del muslo o la parte inferior de la espalda.
¿Qué otros síntomas aparte del dolor puedo sentir?
Otros síntomas asociados con la neuropatía del Bueno incluyen la polaquiuria que es la necesidad frecuente de ir al baño, la urgencia miccional, síntomas similares a la cistitis intersticial, ella curación dolorosa, dispareunia o dolor durante la actividad sexual, orgasmos dolorosos y en algunas ocasiones excitación sexual persistente.
El médico acucioso deberá preguntar sobre las actividades físicas del paciente que impliquen flexión repetida de la cadera, sedestación prolongada, caídas, y también sobre qué factores alivian o agravan el dolor.
¿Cómo se hace el diagnóstico?
El cuadro clínico es primordial, usualmente el diagnóstico es por exclusión. La sospecha clínica puede apoyarse en la aplicación de cuestionarios como el siguiente:

📆 Separa una cita en Urología Peruana
Un rasgo característico de estos pacientes es que el dolor aumenta al sentarse en superficies planas y se asocia a otras manifestaciones clínicas como síntomas urinarios (especialmente irritativos), disfunción sexual e incontinencia mixta.
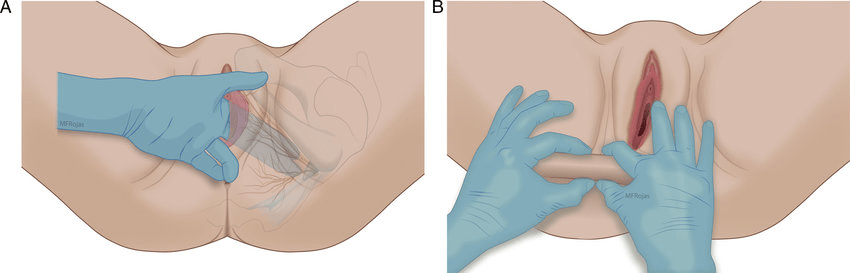
El examen clínico suele ser normal, pero pueden encontrarse músculos contraídos y cortados, puntos gatillo, bandas tensas, hiperactividad muscular, e incñluso dolor pélvico crónico miofascial. Debemos examinar cada rama del nervio pudendo para la sensación de pinchazo: el glande (clítoris), escroto posterior (labios) y piel anal posterior; bilateralmente. Usando el muslo como control, una o más de las seis ramas pueden mostrar hiperalgesia, hipoalgesia o analgesia.
Un examen visual descartará lesiones obvias en las áreas de la vulva, el perineo, los genitales masculinos o el recto. Se deben examinar los testículos, el epidídimo y los conductos deferentes en busca de sensibilidad.
Se debe evaluar el esfínter rectal y se debe inspeccionar cualquier región sensible del canal anal (p. ej., fisuras anales). El piso pélvico, los músculos elevadores del ano y obturadores internos, deben palparse suavemente para evaluar si hay espasmos musculares y sensibilidad. Se debe valorar la aplicación de la Prueba de Stamey Meares.
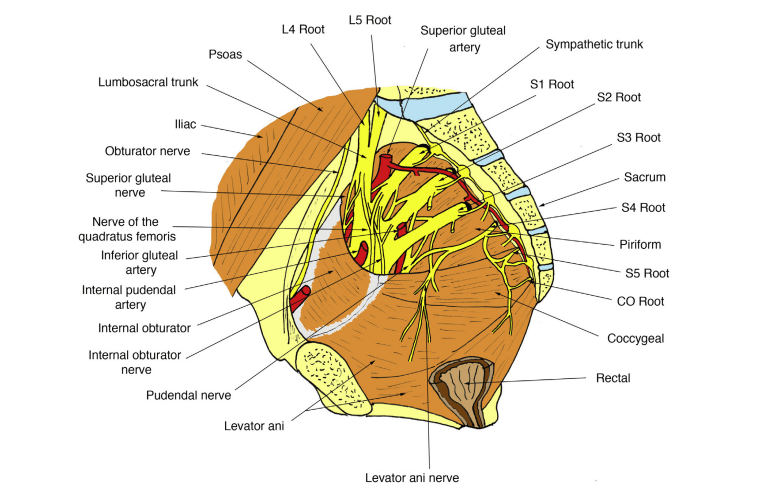
Maniobras como el signo de Tinel o la pinza rodada son de ayuda en el diagnóstico, sobre todo si hay hiperactividad de la musculatura pélvica al palpar la zona del canal de Alcok
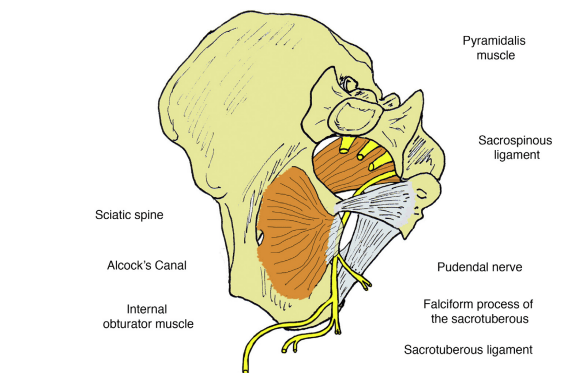
Referencia: Diagnostic and therapeutic algorithm for pudendal nerve entrapment syndrome.Luesma, M. J., Galé, I., & Fernando, J. (2021). Diagnostic and therapeutic algorithm for pudendal nerve entrapment syndrome. Medicina Clínica (English Edition), 157(2), 71–78. doi:10.1016/j.medcle.2021.02.002
Clásicamente, el diagnóstico se ha basado en criterios clínicos subjetivos.
criterios basados en características clínicas sugestivas (no hay signo patognomónico), siendo los criterios de Nantes los más utilizados.
Estos criterios incluyen:
- dolor en la distribución anatómica del nervio pudendo
- Empeoramiento de los síntomas en sedimentación (posición sentado)
- El dolor no despierta al paciente por la noche;
- Ausencia de déficits sensoriales en el examen clínico,y
- Alivio del dolor con un bloqueo diagnóstico del nervio pudendo.
Los criterios de exclusión son: la existencia de dolor limitado a la zona coccígea, glútea o hipogástrica, dolor paroxístico o prurito y el hallazgo de otras causas por técnicas de imagen.

En la mayoría de los casos, los pacientes presentan hiperalgesia y alodinia significativas que dificultan el examen.
No existe un gold standar para el diagnóstico
Dr. Luis Susaníbar
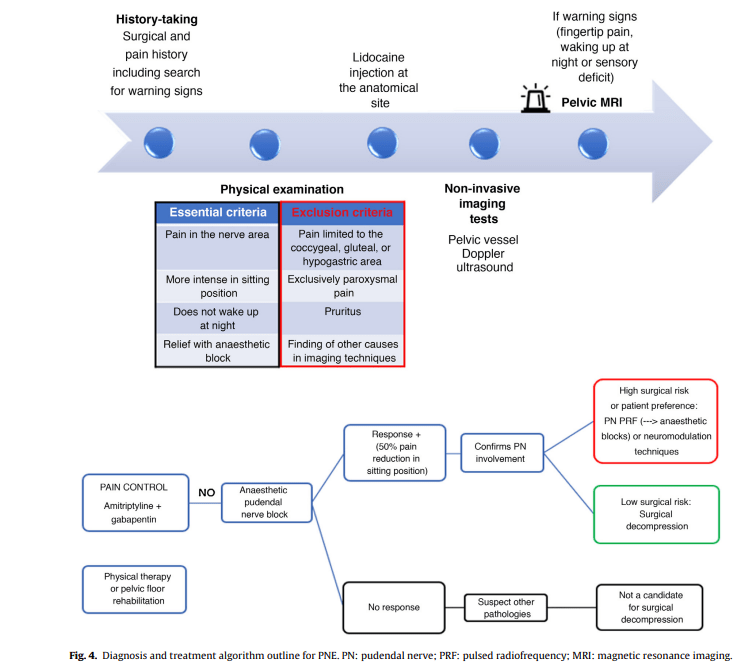
Referencia: Diagnostic and therapeutic algorithm for pudendal nerve entrapment syndrome.Luesma, M. J., Galé, I., & Fernando, J. (2021). Diagnostic and therapeutic algorithm for pudendal nerve entrapment syndrome. Medicina Clínica (English Edition), 157(2), 71–78. doi:10.1016/j.medcle.2021.02.002
Las pruebas de resonancia magnética y de latencia del nervio pudendo, son de utilidad en algnos casos.
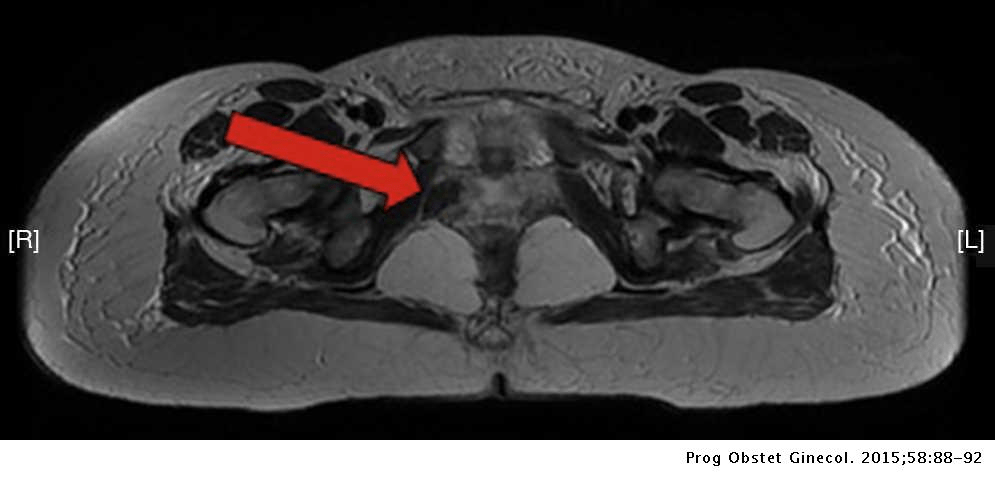
La prueba diagnóstica definitiva es realizar una punción guiada por tomografía, luego de la cual el paciente sentirá alivio, y si dicho alivio se mantiene entre 24 a 48 horas; se considera una prueba positiva para atrapamiento del nervio pudendo.
Formas de tratamiento
El manejo de la neuralgia del nervio pudendo debe ser secuencial, comenzando con medidas conservadoras como el estilo de vida modificaciones, analgésicos, fisioterapia suelo pélvico, terapia de manipulación osteopática (recientemente se demostró que reduce las tasas de neuralgia pélvica y discapacidad sin complicaciones, y tratamiento con antidepresivos tricíclicos y anticonvulsivos siendo los agentes de elección.
Cuando con las medidas iniciales el dolor no mejora, se ampliará el tratamiento,
con medidas cada vez más invasivas como la anestesia pudenda bloqueo nervioso, inyecciones de toxina botulínica, descompresión quirúrgica, radiofrecuencia y terapias de neuromodulación (técnicas de neuroestimulación central y estimulación de nervios periféricos.


En el caso del dolor pudendo, el médico no sólo lucha contra la enfermedad, sino también contra la cultura, formación y creencias de los pacientes.
dr. fernando susaníbar





