Síndrome de Dolor Uretral: actualización clínica
Definición y terminología
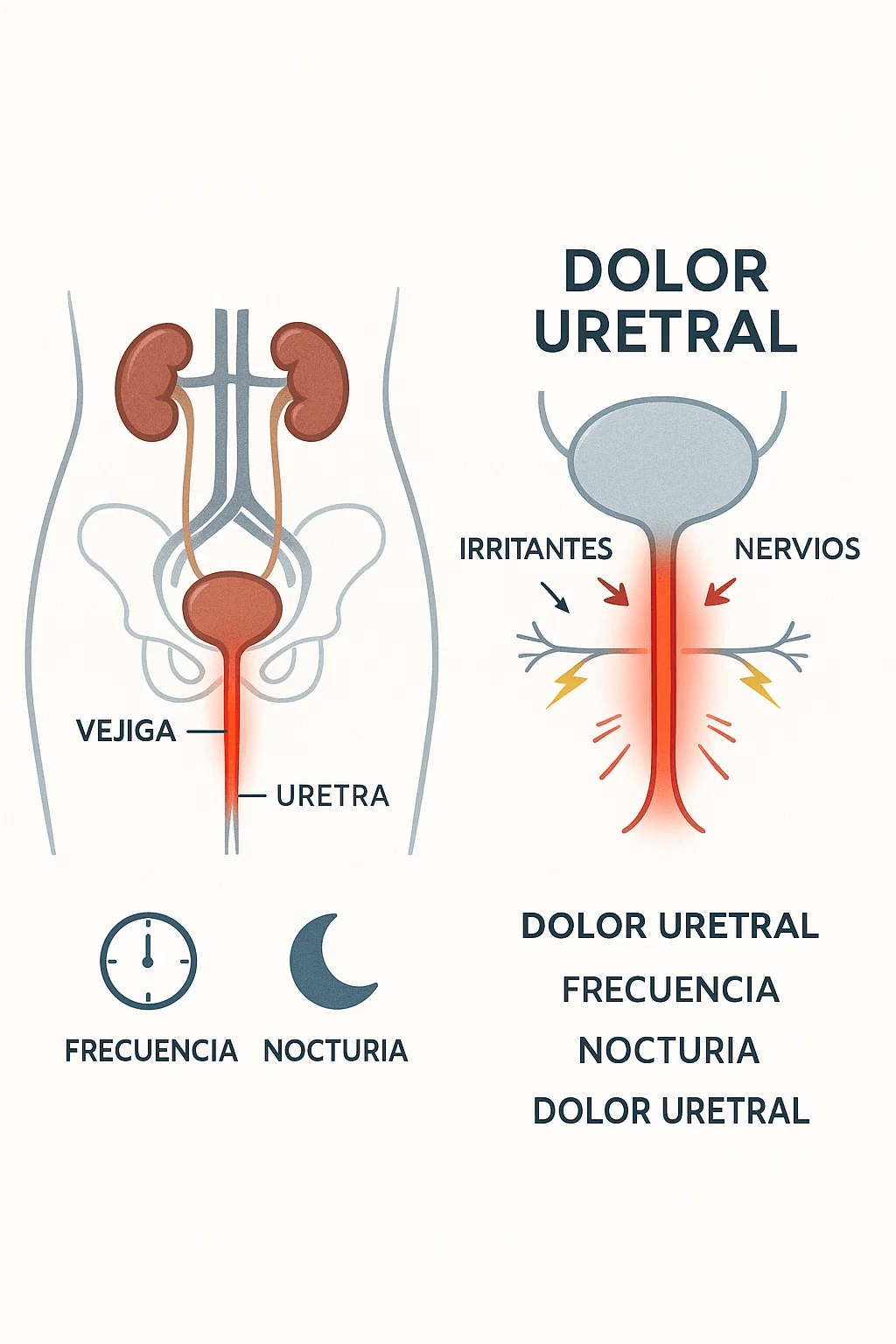
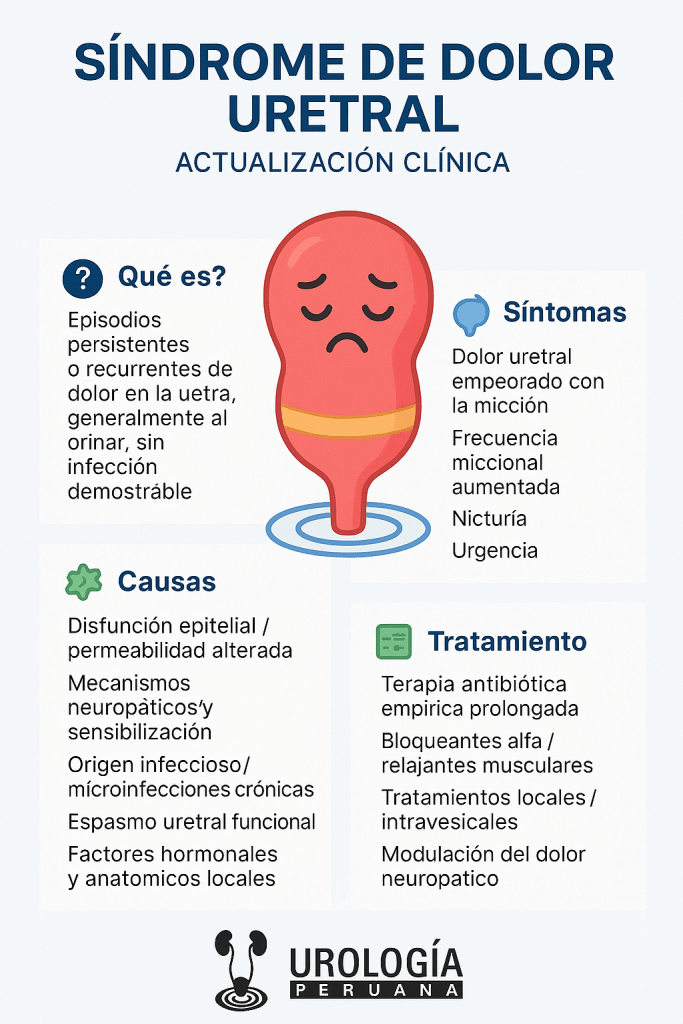
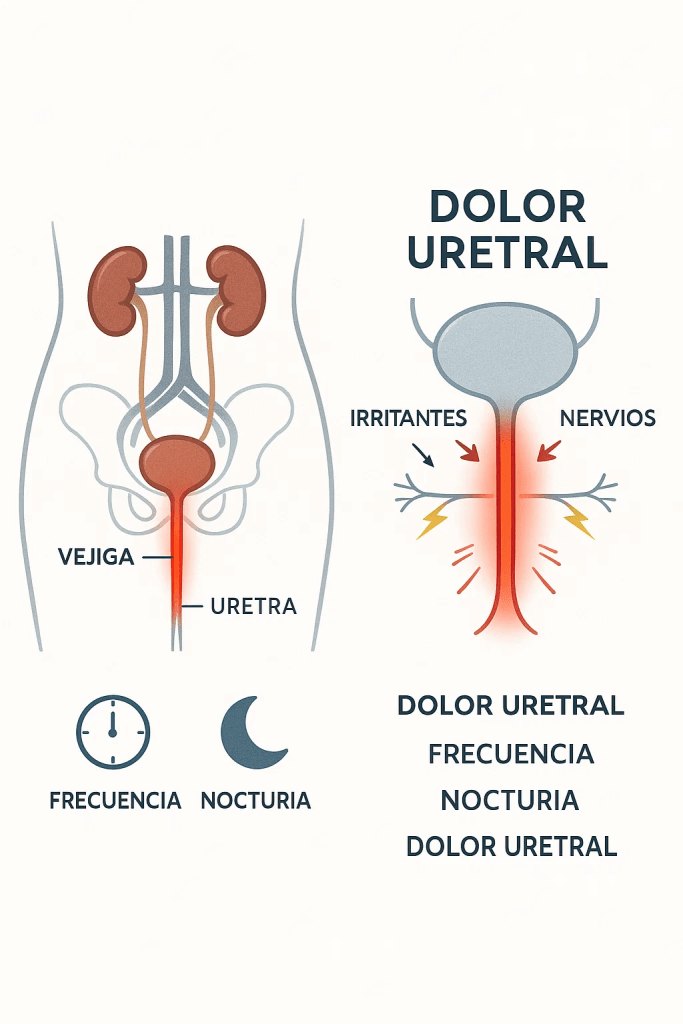
El síndrome de dolor uretral —también conocido como urethral pain syndrome (UPS) en la literatura anglosajona— se define como episodios persistentes o recurrentes de dolor perceptor en la uretra, generalmente exacerbados al miccionar, acompañados de frecuencia diurna y nicturia, en ausencia de infección demostrable o de patología estructural conocida. PubMed+2PMC+2
La International Continence Society (ICS) reconoce el término “urethral pain” como dolor percibido en la uretra, a menudo durante la micción, asociado a incremento de síntomas miccionales, sin evidencia infecciosa o lesión evidente. ICS
En publicaciones recientes, algunos autores han planteado que este síndrome podría formar parte del espectro de los síndromes de dolor pélvico crónico o incluso de los síndromes de dolor vesical (painful bladder syndrome / bladder pain syndrome), con diferencias en el sitio predominante del dolor. Synapse+2euti.org+2
Epidemiología
Los datos epidemiológicos del SDU/UPS son escasos y heterogéneos debido a la falta de criterios diagnósticos uniformes. En algunas series, entre el 15 % y el 30 % de las mujeres que consultan por síntomas del tracto urinario inferior cumplen criterios para UPS. Synapse+2ResearchGate+2
Se observa una mayor incidencia en mujeres en edad reproductiva, aunque también se han descrito casos en varones, si bien con menor frecuencia. Synapse+1
Etiopatogenia propuesta
La etiología del SDU/UPS sigue siendo objeto de debate. Las teorías más relevantes incluyen:
- Disfunción epitelial / permeabilidad alterada
Algunos estudios sugieren que defectos en la barrera epitelial uretral permiten el paso de solutos (como potasio) hacia las capas subepiteliales, activando terminaciones nerviosas del dolor. Este mecanismo está inspirado en hipótesis similares de cistitis intersticial. Synapse+2euti.org+2 - Mecanismos neuropáticos y sensibilización
La sensibilización periférica o central del sistema nervioso podría perpetuar el dolor, independientemente del agente desencadenante. La presencia de factores psicológicos (ansiedad, depresión, somatización) es frecuente en las pacientes, lo que indica que mecanismos centrales pueden modular la percepción dolorosa. ResearchGate+2PMC+2 - Origen infeccioso / microinfecciones crónicas
Aunque las pruebas de laboratorio convencionales no encuentran infección, algunos autores han identificado patógenos como Chlamydia trachomatis o Mycoplasma genitalium mediante PCR en pacientes con UPS, sugiriendo un papel de microinfecciones no detectables por métodos tradicionales. ResearchGate+1 - Espasmo uretral funcional
Alteraciones en la contractilidad uretral o del esfínter podrían inducir dolor durante el vaciado. El uso ocasional de alfa-bloqueantes sugiere que cierto componente funcional o muscular puede estar presente en algunos casos. PubMed+1 - Factores hormonales y anatómicos locales
Cambios en el tejido uretral, isquemia local o metaplasia uretral han sido considerados como posibles contribuyentes, así como la actividad de las glándulas parauretrales (equivalentes a la próstata femenina), algunas veces implicadas en procesos inflamatorios subclínicos. Synapse+2euti.org+2
En suma, el SDU probablemente sea una entidad multifactorial en la que confluyen disfunción epitelial, alteraciones neurológicas, componentes psicógenos y, en algunos casos, infección oculta.
Cuadro clínico
Los pacientes típicos refieren:
- Dolor uretral persistente o intermitente, usualmente empeorado con la micción
- Frecuencia miccional aumentada diurna
- Nicturia
- Urgencia (a veces)
- Disuria sin hallazgos de infección
- En ciertos casos, dispareunia o dolor perineal asociado
- Empeoramiento de los síntomas tras ciertos desencadenantes (ej. emisión de líquidos irritantes, estrés, actividad sexual)
Estos síntomas son comunes también en la cistitis intersticial y otros síndromes de dolor pélvico, lo que genera frecuentes solapamientos diagnósticos. Synapse+2euti.org+2
Diagnóstico
El diagnóstico es de exclusión y debe ser meticuloso. Se sugiere el siguiente enfoque:
- Historia clínica detallada
Evaluar cronología de síntomas, factores desencadenantes, relación con la micción, antecedentes ginecológicos/obstétricos, tratamientos previos y comorbilidades psicológicas. - Examen físico
Incluye exploración ginecológica, palpación del suelo pélvico, evaluación neurológica de nervios pélvicos y genitales, descartando sensibilización o déficits de conducción nerviosa. - Laboratorio y microbiología
- Uroanálisis completo
- Cultivos de orina, incluso con lavado vesical
- PCR o métodos moleculares para Chlamydia, Mycoplasma, Ureaplasma, entre otros
- Citología urinaria si hay hematuria
- En algunos centros: cultivos extendidos o cultivos por microscopía avanzada
- Imágenes y estudios estructurales
- Ecografía renal, vesical y uretral
- Estudios radiológicos para descartar lesiones anatómicas
- Estudios urodinámicos
Urodinamia con electromiografía perineal para evaluar esfuerzo, disinergias esfinterianas y residuo postmiccional. - Cistoscopia uretral
En pacientes seleccionadas: puede revelar hiperemia, neovascularización, metaplasia, seudopapilomas o leucoplasia trigonal. - Evaluación psicológica
Para descartar o tratar trastornos concomitantes de ánimo, ansiedad o dolor crónico.
La clave reside en descartar causas orgánicas conocidas antes de asignar el diagnóstico de SDU.
Tratamiento
No existe un tratamiento universalmente eficaz; el abordaje debe ser individualizado y multimodal. Algunas estrategias apoyadas por la literatura son:
- Terapia antibiótica empírica prolongada
En pacientes con sospecha de microinfección, algunos protocolos utilizan doxiciclina u otros agentes de amplio espectro durante semanas, con reporte de mejoría en ciertos casos. Lippincott+2ResearchGate+2 - Alfa-bloqueantes / relajantes musculares
En pacientes con componente espástico funcional, pueden mitigar el espasmo uretral. - Tratamientos locales o intravesicales adaptados al contexto uretral
En analogía con la cistitis intersticial, se han planteado instilaciones uretrales de heparina o agentes regeneradores epiteliales, aunque con evidencia limitada. - Terapias físicas y del suelo pélvico
Rehabilitación perineal, liberar puntos gatillo, técnicas miofasciales, biofeedback y ejercicios del suelo pélvico pueden ser útiles como coadyuvantes. - Modulación del dolor neuropático
Fármacos como gabapentina, pregabalina, antidepresivos tricíclicos (amitriptilina), duloxetina u otros moduladores del dolor central pueden ayudar en pacientes con síntomas prolongados. - Apoyo psicológico y abordaje psicosocial
Intervenciones psicológicas, técnicas de manejo del estrés, terapias cognitivas conductuales, son esenciales en muchos casos. - Terapias alternativas / complementarias
Acupuntura, láser local, electroterapia y otras modalidades han sido propuestas en casos anecdóticos o pequeños estudios. PubMed+2Lippincott+2 - Expectancia y educación
Informar al paciente que el tratamiento puede requerir prueba y error, ajustar expectativas y establecer una relación terapéutica de largo plazo.
Desafíos y perspectivas
- La ausencia de estudios controlados y grandes series limita la solidez de las recomendaciones terapéuticas.
- La superposición con otros síndromes del dolor pélvico (como la cistitis intersticial) complica la clasificación diagnóstica.
- Es necesario avanzar en investigación básica para clarificar mecanismos epiteliales y neurológicos implicados.
- El desarrollo de biomarcadores (moleculares, funcionales o de imagen) podría cambiar el paradigma del diagnóstico y tratamiento del SDU/UPS.
- En el futuro, terapias dirigidas al epitelio uretral o moduladoras de la sensibilidad nerviosa local podrían ofrecer respuestas más eficaces.
.
* Informes*
📆 Citas en línea y presenciales
☎️ 989 662 887
📞 (01) 332-4009
Av. Brasil 935. Jesús María. Lima. 🇵🇪 15072.
Urología Peruana Dr. Luis Susaníbar