Introducción
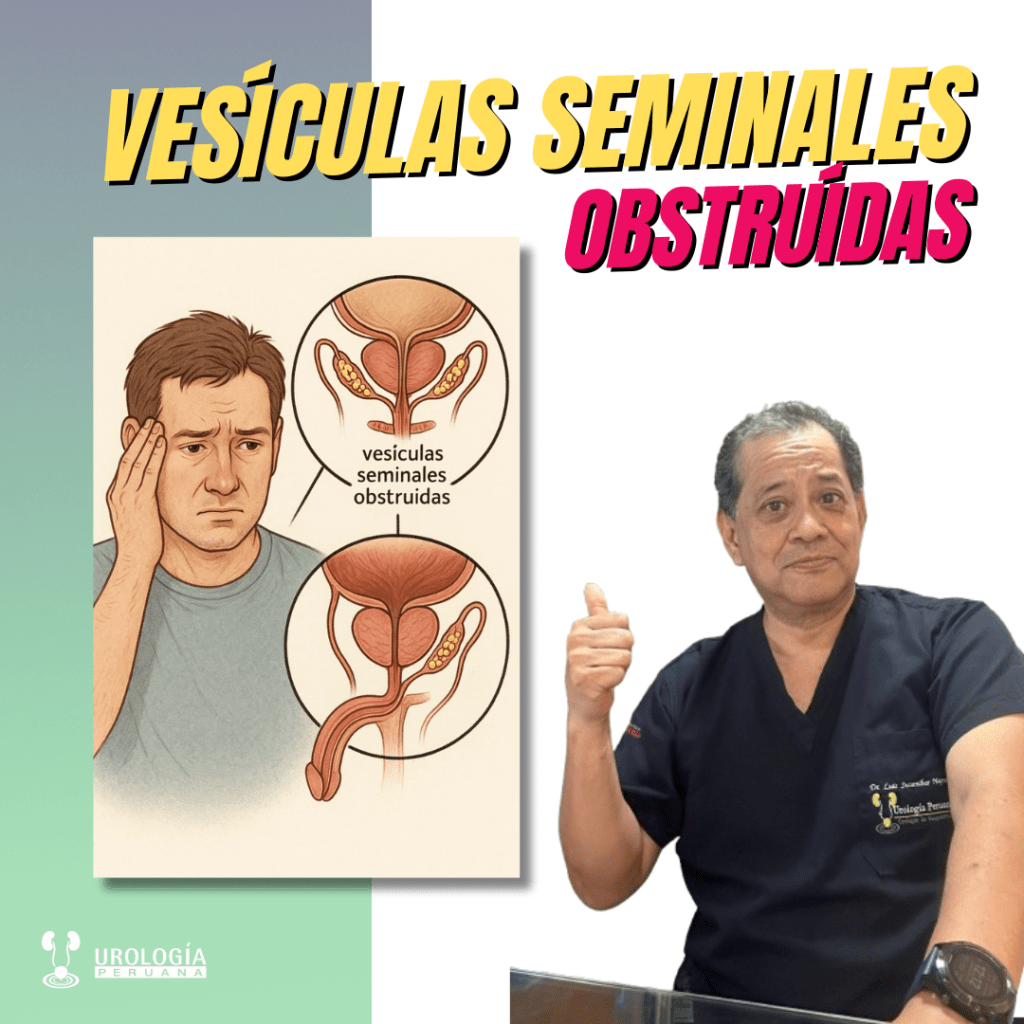
Cuando los conductos eyaculadores se bloquean, las vesículas seminales no pueden vaciarse con normalidad. Esto provoca un eyaculado de bajo volumen y puede comprometer la fertilidad masculina. En esta guía aprenderás a identificar las causas más habituales, los signos clínicos y las pruebas de imagen recomendadas, para que puedas tomar decisiones informadas sobre tu salud sexual.
Causas principales
1. Anomalías congénitas
- Quistes de los conductos de Müller o del utrículo prostático. Estas malformaciones pueden comprimir los conductos eyaculadores desde el nacimiento y dificultar la salida del semen.
- Síndrome de agenesia de conductos deferentes. Menos frecuente, pero importante cuando existe además fibrosis quística oculta.
2. Procesos inflamatorios o infecciosos
- Prostatitis crónica y epididimitis. La inflamación sostenida genera fibrosis que estrecha las luces de los conductos.
- Tuberculosis genital. Aunque infrecuente, es la infección que más se asocia a obstrucción severa. Requiere tratamiento antituberculoso específico.
3. Lesiones adquiridas y compresión extrínseca
- Litiasis pélvica o ureteral distal. Un cálculo impactado puede presionar los conductos eyaculadores.
- Tumores pélvicos benignos o malignos. Pueden desplazar estructuras y bloquear el trayecto seminal.
4. Cistoadenomas y quistes de vesículas seminales
- Pueden ser congénitos o desarrollarse tras infecciones repetidas. Su crecimiento produce obstrucción mecánica y dilatación quística visible en ecografía.
5. Litiasis seminal
- Cálculos formados dentro de las vesículas o en los conductos eyaculadores actúan como tapones que impiden el flujo seminal.
Manifestaciones clínicas
- Eyaculado de bajo volumen (<1,5 mL) y pH ácido (<7,0).
- Ausencia de fructosa en el análisis seminal.
- Dolor eyaculatorio o pélvico.
- Hematopermia (sangrado en el semen).
Estas señales ameritan una valoración urológica completa, ya que también se observan en otras patologías obstructivas.
Diagnóstico
| Herramienta | Qué aporta | Cuándo se indica |
|---|---|---|
| Ecografía transrectal (ETR) | Valora tamaño y arquitectura de vesículas seminales, detecta quistes y calcificaciones. | Primera línea en sospecha de obstrucción. |
| Resonancia magnética pélvica (RMN) | Mayor resolución para masas, litiasis y anatomía de conductos eyaculadores. | Cuando la ETR es inconcluyente o se planifica cirugía. |
| Estudios de laboratorio | Semen de pH ácido y sin fructosa confirma que el líquido vesicular no alcanza el eyaculado. | Complementario al perfil hormonal y espermograma. |
| Vesiculografía endoscópica | Visualiza directamente la luz y permite intervenciones mínimamente invasivas. | Casos seleccionados antes de resección o dilatación. |
Tratamiento
El abordaje depende de la causa:
- Quistes congénitos
- Resección transuretral guiada por láser o resector monopolar.
- Inflamación o infección
- Antibióticos dirigidos y antiinflamatorios; en tuberculosis, régimen antituberculoso completo.
- Litiasis o fibrosis
- Dilatación endoscópica de los conductos eyaculadores y extracción de cálculos.
- Tumores o compresión extrínseca
- Cirugía abierta o laparoscópica según la naturaleza de la masa.
Tras la intervención, se repite el análisis seminal para confirmar la recuperación del volumen y la presencia de fructosa.
Pronóstico y seguimiento
La mayoría de los pacientes recupera la calidad del eyaculado y la fertilidad tras un tratamiento exitoso. Se recomienda un control con ecografía transrectal a los 6 meses y un nuevo espermograma al año para asegurar la permeabilidad de los conductos.
Conclusión
La obstrucción de las vesículas seminales es poco frecuente, pero su impacto en la fertilidad masculina puede ser significativo. Reconocer sus síntomas y acudir a una evaluación especializada facilita un diagnóstico temprano y mejora los resultados terapéuticos.
¿Te preocupa la calidad de tu eyaculado o has notado dolor al hacerlo? Agenda una cita hoy mismo y obtén un diagnóstico preciso con el Dr. Luis Susaníbar.
* Informes*
📆 Citas en línea y presenciales
☎️ 989 662 887
📞 (01) 332-4009
Av. Brasil 935. Jesús María. Lima. 🇵🇪 15072.
Urología Peruana Dr. Luis Susaníbar

Referencias:
- Karamcheti A, Berg G. Seminal vesicle cyst associated with ipsilateral renal agenesis. Urology. 1978;12(5):572–4. doi:10.1016/0090-4295(78)90476-4.
- Brannigan RE, Hermanson L, Kaczmarek J, et al. Updates to male infertility: AUA/ASRM guideline (2024). J Urol. 2024;212(6):789–99. doi:10.1097/JU.0000000000004180.
- Avellino GJ, Lipshultz LI, Sigman M, Hwang K. Transurethral resection of the ejaculatory ducts: etiology of obstruction and surgical treatment options. Fertil Steril. 2019;111(3):427–43. doi:10.1016/j.fertnstert.2019.01.001.
- Dohle GR. Inflammatory-associated obstructions of the male reproductive tract. Andrologia. 2003;35(5):321–4.
- Ranjan P, Yadav A, Kapoor R, Singh R. A rare case of obstructive azoospermia due to compression of the seminal vesicle and ejaculatory duct by a large lower ureteric stone. Singapore Med J. 2013;54(3):e56–8. doi:10.11622/smedj.2013054.
- Liao LG, Li YF, Zhang Y, et al. Etiology of 305 cases of refractory hematospermia and therapeutic options by emerging endoscopic technology. Sci Rep. 2019;9(1):5018. doi:10.1038/s41598-019-41123-2.






