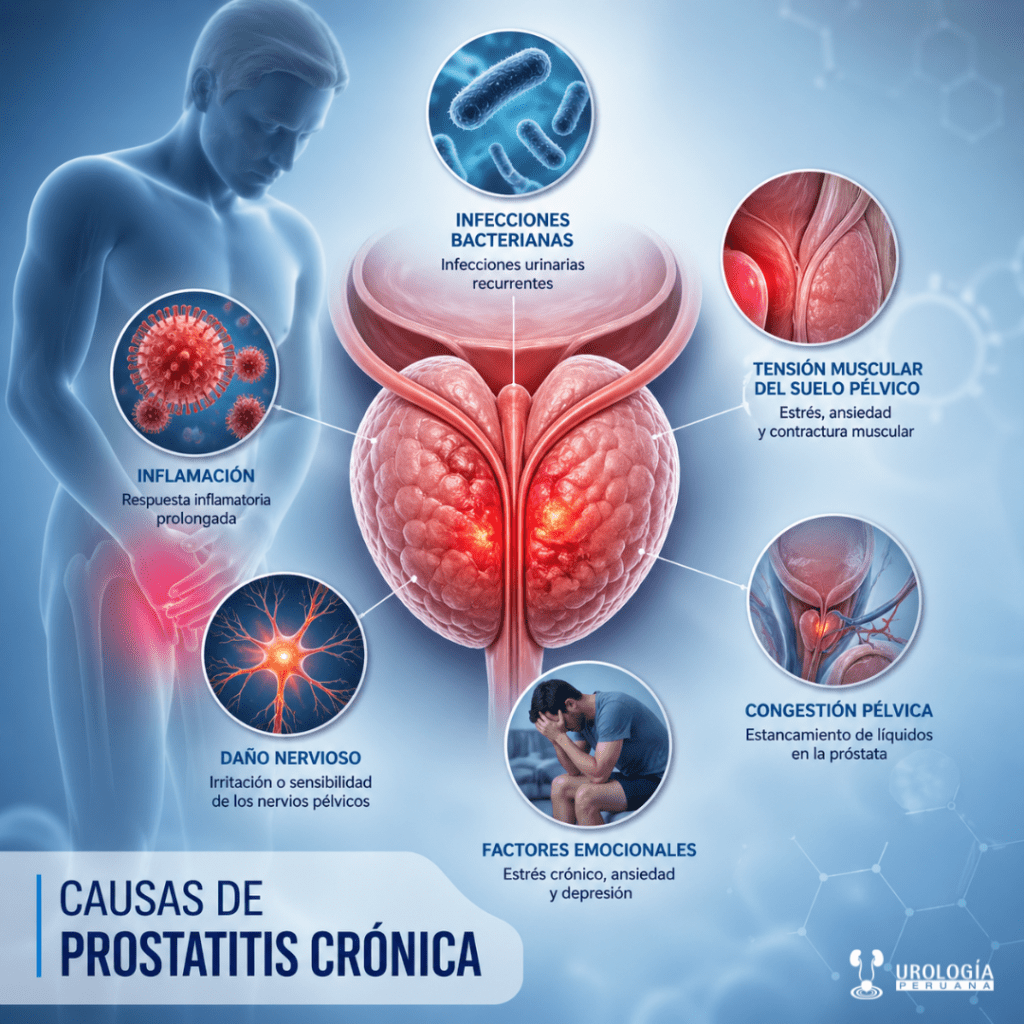
¿Por qué se produce la prostatitis crónica?
La prostatitis crónica o síndrome de dolor pélvico crónico (CP/CPPS) es una condición multifactorial en la que intervienen mecanismos infecciosos, inflamatorios/autoinmunes, neurológicos, neuroendocrinos, alteraciones miccionales y factores psicológicos. Esta combinación explica su complejidad clínica y la dificultad para establecer una causa única.
Teoría infecciosa
Aunque en la mayoría de los casos no se aíslan bacterias en cultivos convencionales, se ha identificado ADN bacteriano en una proporción significativa de pacientes con CP/CPPS.
Los pacientes presentan con mayor frecuencia antecedentes de infecciones de transmisión sexual. Sin embargo, el aislamiento de bacterias uropatógenas en secreciones prostáticas es similar al de hombres sanos, lo que sugiere que las bacterias cultivables no son el factor causal principal.
Se plantea que microorganismos no cultivables o incluso la microbiota prostática podrían desencadenar una respuesta inflamatoria persistente.
Teoría inflamatoria y autoinmune
Actualmente, es uno de los mecanismos mejor sustentados.
Citocinas proinflamatorias
Se han encontrado niveles elevados de citocinas como:
- Interleucina-1β (IL-1β)
- TNF-α
- IL-6
- IL-8
- Interferón-γ
Un metaanálisis confirmó que varias de estas son consistentemente elevadas en pacientes con CP/CPPS.
Actividad autoinmune
Se han identificado:
- Respuestas de células T frente a antígenos prostáticos
- Células T autorreactivas específicas
Esto sugiere que el sistema inmunológico puede reaccionar contra la próstata.
Reclutamiento inmunológico
Se observa infiltración de:
- Linfocitos Th1, Th17 y Th22
- Mastocitos (posiblemente relevantes en el dolor)
IL-17 y dolor
La interleucina-17 (IL-17) participa en el desarrollo del dolor pélvico. Su bloqueo puede prevenir el inicio del dolor, aunque no lo revierte una vez establecido.
Paradoja clínica
Solo alrededor del 33% de pacientes presenta inflamación prostática visible, y esta no se correlaciona con mayor gravedad de los síntomas. Esto indica que otros mecanismos también son determinantes.
Teoría neurológica y sensibilización central
El sistema nervioso desempeña un papel clave en la persistencia del dolor.
Sensibilización
- Sensibilización periférica inducida por inflamación local
- Sensibilización central que amplifica la percepción del dolor
Los pacientes pueden presentar mayor sensibilidad a estímulos como el calor en la región perineal.
Activación glial
Las células gliales (microglía y astrocitos) del sistema nervioso central:
- Promueven inflamación
- Interactúan con neuronas
- Contribuyen al dolor y a síntomas psicosociales
Neuropéptidos
- Sustancia P y CGRP: favorecen inflamación neurogénica
- Péptido natriurético tipo B: efecto analgésico
Factor de crecimiento nervioso (NGF)
Se asocia con la intensidad del dolor y participa en la sensibilización neural.
Teoría neuroendocrina
Existe una interacción compleja entre los sistemas nervioso, endocrino e inmune.
Alteraciones principales
- Disregulación del eje hipotálamo-hipófisis-adrenal (HPA)
- Hiperactividad del sistema nervioso simpático
- Influencia del eje intestino-próstata
También se han descrito posibles alteraciones en el receptor de andrógenos.
Teoría de disfunción miccional
En algunos pacientes, especialmente en casos refractarios, se observa:
- Micción disinérgica
- Hipertrofia del cuello vesical
- Reflujo urinario intraprostático
- Aumento de la presión prostática
Estos factores pueden contribuir tanto a la inflamación como a los síntomas urinarios.
Factores psicológicos y neuropsicológicos
Los factores psicológicos tienen un impacto medible en la enfermedad.
Factores asociados
- Estrés crónico
- Ansiedad y depresión
- Catastrofización del dolor
- Deterioro del funcionamiento social
Además, existe asociación con otros síndromes funcionales:
- Síndrome de intestino irritable (≈22%)
- Fibromialgia (≈4%)
- Fatiga crónica (≈3%)
Esto refleja una mayor sensibilidad sistémica al dolor.
Modelo integrado: la clave para entender la enfermedad
La evidencia actual indica que la CP/CPPS es una condición sistémica donde interactúan:
- Sistema inmune
- Sistema nervioso
- Sistema endocrino
- Factores psicológicos
No se trata de una causa única, sino de una red compleja de mecanismos interrelacionados.
Implicancias para el tratamiento
Este modelo explica por qué el abordaje debe ser individualizado y multimodal.
Las estrategias actuales incluyen:
- Neuromodulación
- Inhibición de células gliales
- Terapias dirigidas a neuropéptidos
- Medicina de precisión basada en fenotipos
CTA
Si presenta dolor pélvico persistente o síntomas urinarios que no mejoran, es importante realizar una evaluación especializada.
Puede agendar una consulta para recibir un diagnóstico preciso y un tratamiento adaptado a su caso.
* Informes*
📆 Citas en línea y presenciales
☎️ 989 662 887
📞 (01) 332-4009
Av. Brasil 935. Jesús María. Lima. 🇵🇪 15072.
Urología Peruana Dr. Luis Susaníbar

Referencias
- Franco JV, Turk T, Jung JH, et al. Pharmacological interventions for treating chronic prostatitis/chronic pelvic pain syndrome. Cochrane Database Syst Rev. 2019.
- Franco JV, Turk T, Jung JH, et al. Non-pharmacological interventions for treating chronic prostatitis/chronic pelvic pain syndrome. Cochrane Database Syst Rev. 2018.
- Borgert BJ, Wallen EM, Pham MN. Prostatitis. JAMA. 2025.
- Pontari MA, Ruggieri MR. Mechanisms in prostatitis/chronic pelvic pain syndrome. J Urol. 2008.
- Breser ML, Salazar FC, Rivero VE, Motrich RD. Immunological mechanisms underlying chronic pelvic pain and prostate inflammation in chronic pelvic pain syndrome. Front Immunol. 2017.
- Chen L, Zhang M, Liang C. Chronic prostatitis and pelvic pain syndrome: another autoimmune disease? Arch Immunol Ther Exp (Warsz). 2021.
- Chen L, Bian Z, Chen J, et al. Immunological alterations in patients with chronic prostatitis/chronic pelvic pain syndrome and experimental autoimmune prostatitis model: a systematic review and meta-analysis. Cytokine. 2021.
- Murphy SF, Schaeffer AJ, Done J, et al. IL-17 mediates pelvic pain in experimental autoimmune prostatitis (EAP). PLoS One. 2015.
- Shao B, Wu K, Fan Z, et al. Current research hotspots and difficulties of chronic prostatitis/chronic pelvic pain syndrome: neuroendocrine mechanism. Ann Med. 2026.
- Lao Y, Li Z, Bai Y, et al. Glial cells of the central nervous system: a potential target in chronic prostatitis/chronic pelvic pain syndrome. Pain Res Manag. 2023.






